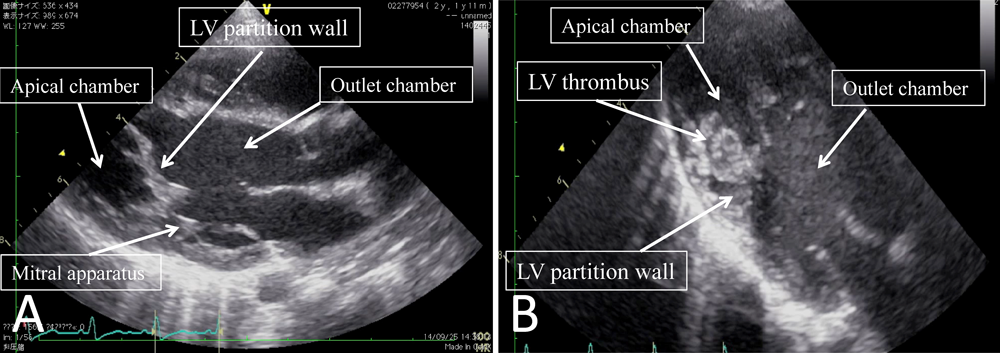
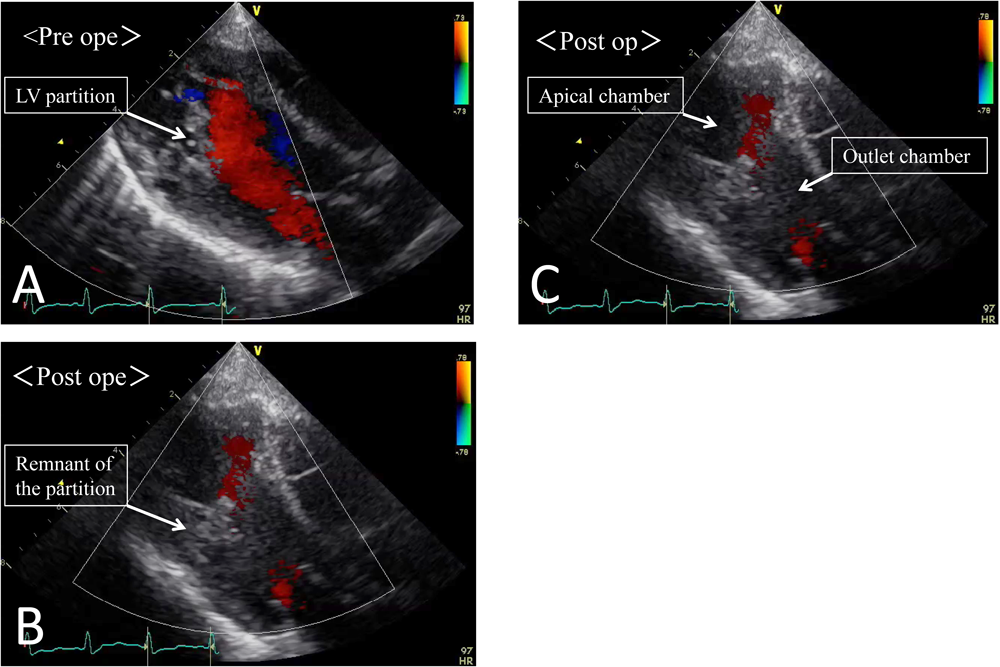
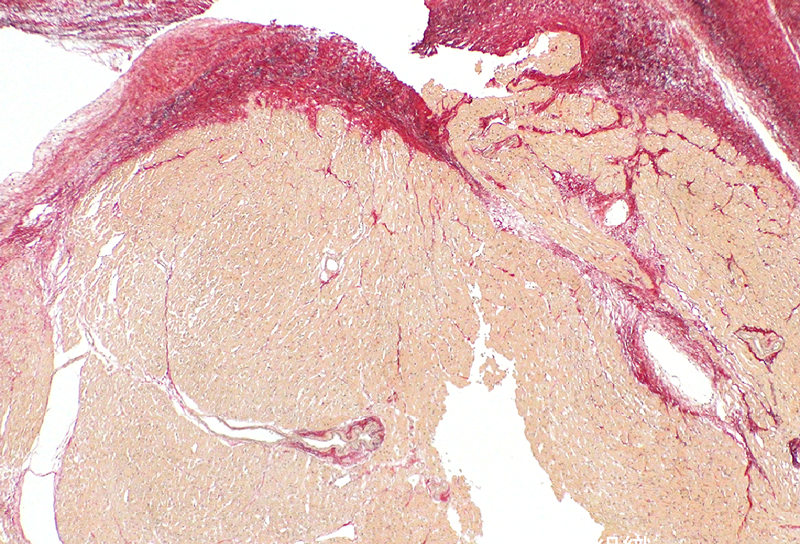
特異な左室内隔壁を伴う左室二腔症2歳児に対する手術経験Double-chambered Left Ventricle Associated with an Unusual Interventricular Wall: A Case Report
野村 耕司1,阿部 貴行1,成瀬 瞳1,河内 文江2,森 琢磨2,細谷 通靖2,菅本 健司2,菱谷 隆2,小川 潔2,星野 健司2Koji Nomura1, Takayuki Abe1, Hitomi Naruse1, Fumie Kawachi2, Takuma Mori2, Michiyasu Hosoya2, Kenji Sugamoto2, Takashi Hishitani2, Kiyoshi Ogawa2, Kenji Hoshino2
1 埼玉県立小児医療センター心臓血管外科Department of Cardiovascular Surgery, Saitama Children’s Medical Center, Saitama, Japan
2 埼玉県立小児医療センター循環器科Department of Cardiology, Saitama Children’s Medical Center, Saitama, Japan
受付日:2015年8月6日Received: August 6, 2015
受理日:2015年10月13日Accepted: October 13, 2015
発行日:2016年1月1日Published: January 1, 2016