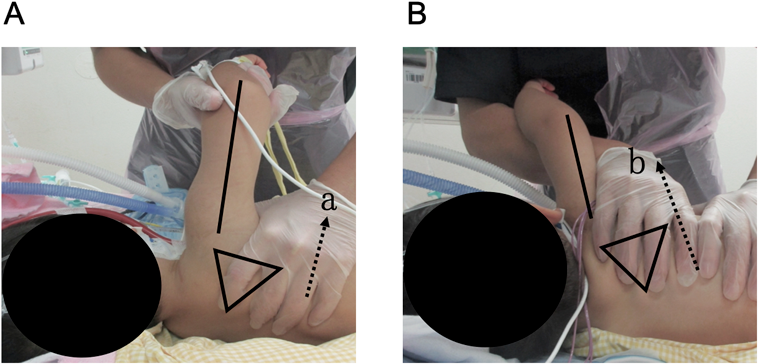
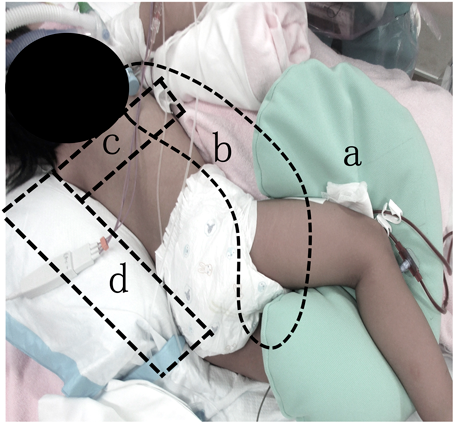
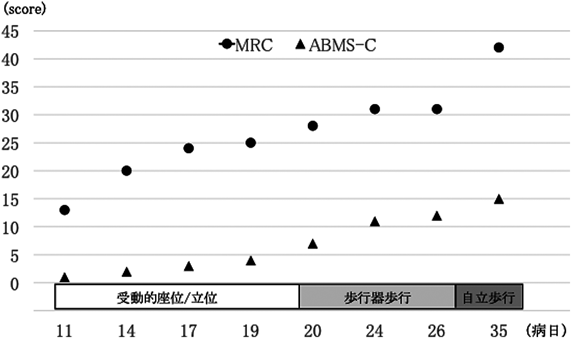
頸部カニュレーションによる体外式膜型人工肺装着中の患児に対して,合併症なく早期理学療法が施行可能であった一例Uncomplicated Early Physiotherapy for a Child with Extracorporeal Membrane Oxygenation with Neck Cannulation: A Case Report
1 北海道立子ども総合医療・療育センター リハビリテーション課Department of Rehabilitation, Hokkaido Medical Center for Child Health and Rehabilitation ◇ Hokkaido, Japan
2 北海道立子ども総合医療・療育センター 小児集中治療科Department of Pediatric Intensive Care Medicine, Hokkaido Medical Center for Child Health and Rehabilitation ◇ Hokkaido, Japan
3 札幌医科大学 麻酔科学講座Department of Anesthesiology, Sapporo Medical University ◇ Hokkaido, Japan
4 北海道立子ども総合医療・療育センター 小児循環器内科Department of Pediatric Cardiology, Hokkaido Medical Center for Child Health and Rehabilitation ◇ Hokkaido, Japan