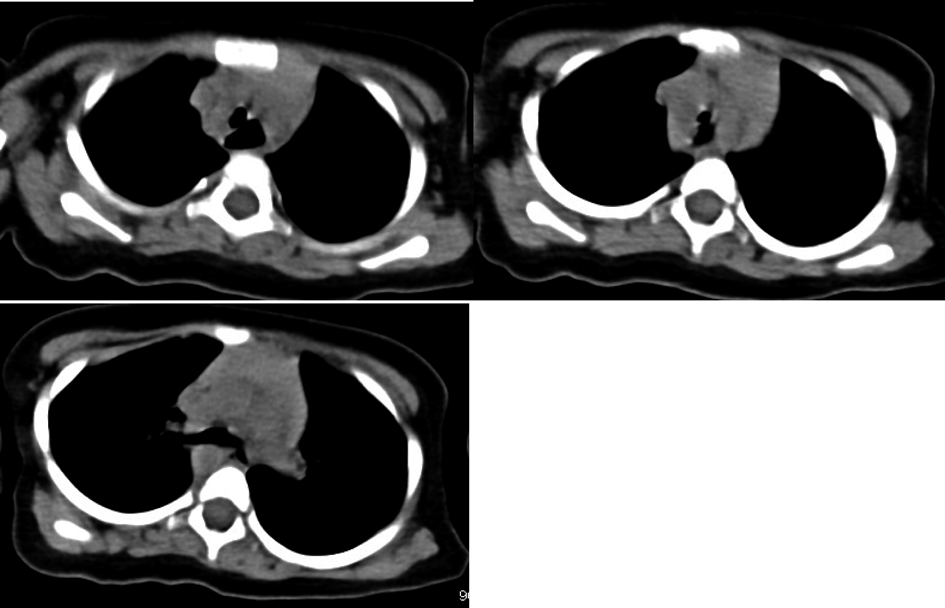
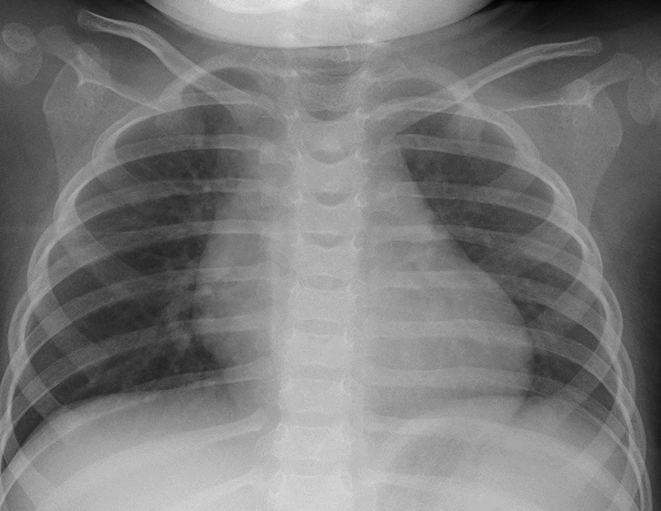
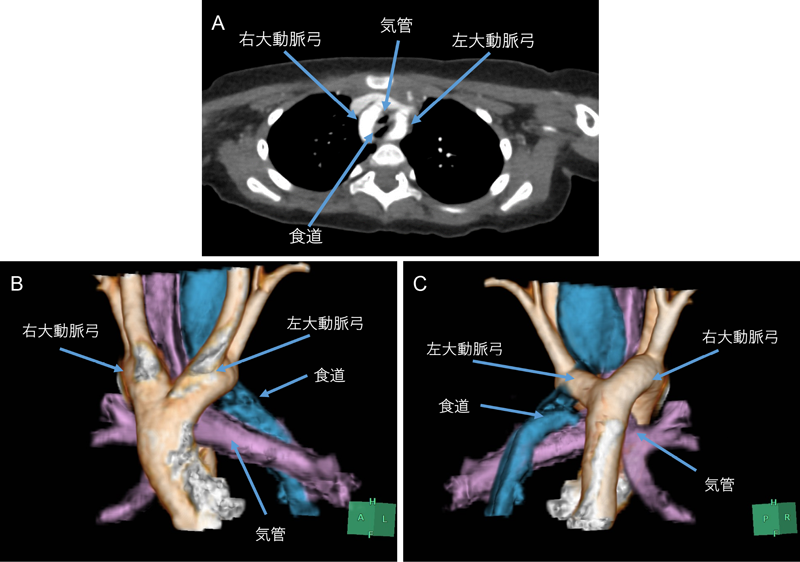
窒息死に至った重複大動脈弓を合併したPrader–Willi症候群の一例Prader–Willi Syndrome and Double Aortic Arch: A High Risk for Critical Airway Obstruction
1 東京北医療センター 小児科Department of Pediatrics, Tokyo-Kita Medical Center ◇ Tokyo, Japan
2 榊原記念病院 小児循環器科Department of Pediatrics Cardiology, Sakakibara Heart Institute ◇ Tokyo, Japan
3 東京医科歯科大学病院 小児科Department of Pediatrics, Tokyo Medical and Dental University Hospital ◇ Tokyo, Japan
4 獨協医科大学埼玉医療センター 小児科Department of Pediatrics, Dokkyo Medical University Saitama Medical Center ◇ Saitama, Japan