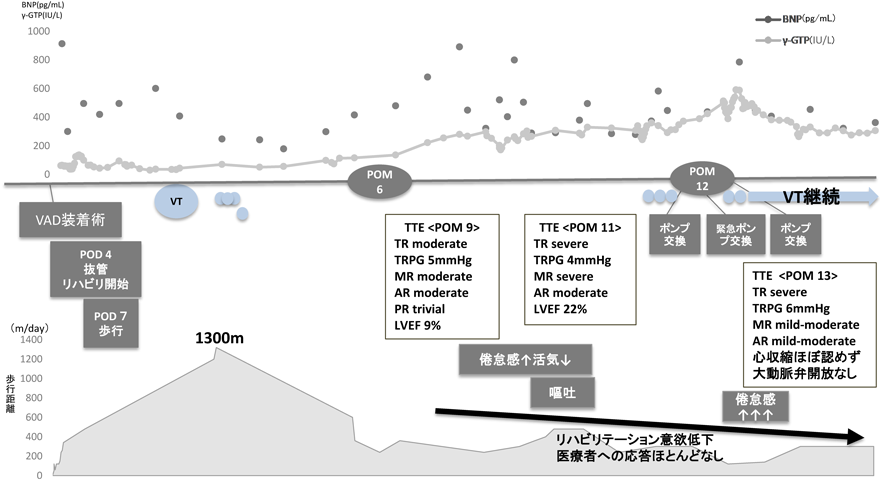
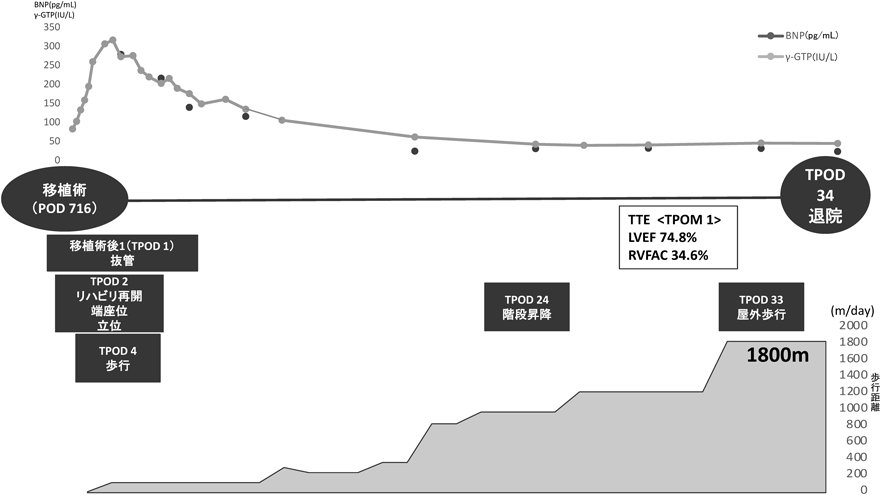
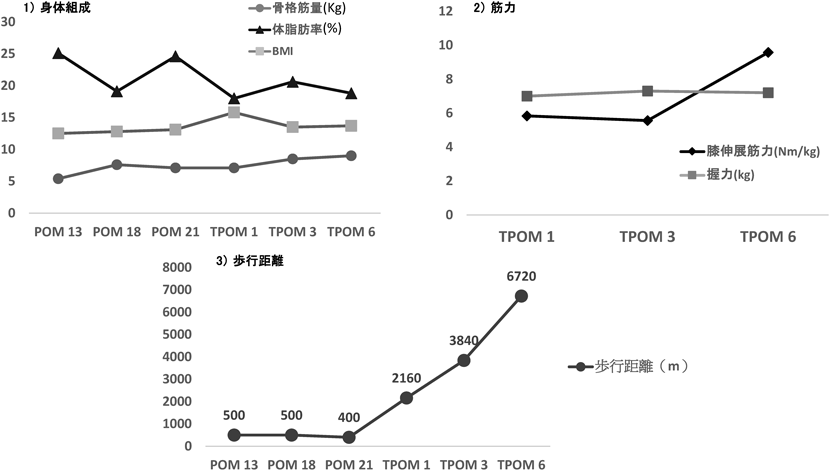
拡張型心筋症に対し体外設置型補助人工心臓を装着し,心臓移植に至った男児のリハビリテーションRehabilitation of a Boy with an Extracorporeal Ventricular Assist Device for Dilated Cardiomyopathy Who Had Undergone a Heart Transplant
1 東京大学医学部附属病院 リハビリテーション部Department of Rehabilitation, The University of Tokyo Hospital ◇ Tokyo, Japan
2 東京大学医学部附属病院 小児科Department of Pediatrics, The University of Tokyo Hospital ◇ Tokyo, Japan
3 東京大学医学部附属病院 心臓外科Department of Cardiac Surgery, The University of Tokyo Hospital ◇ Tokyo, Japan