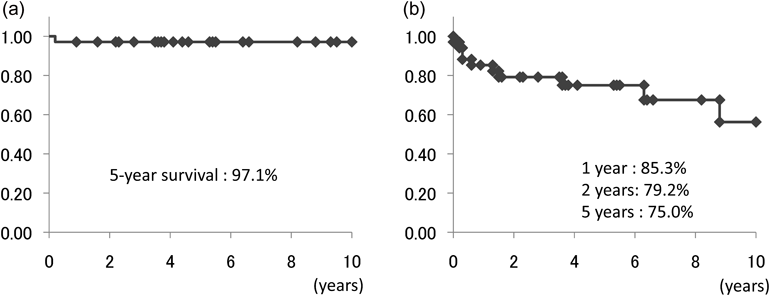
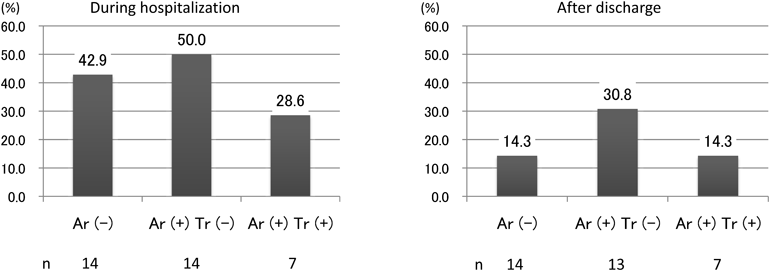
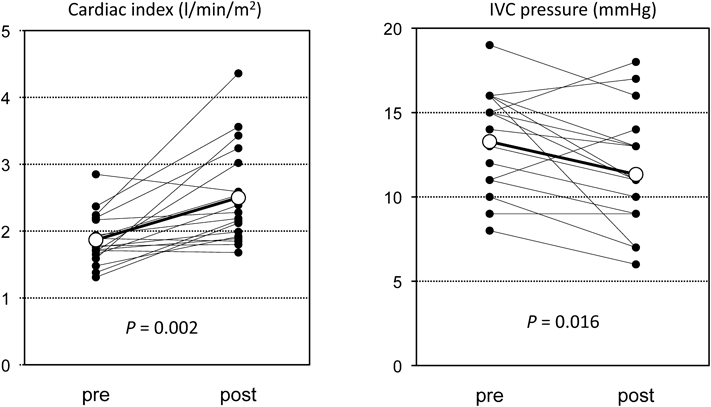
当院におけるTCPC conversionの中期成績と効果の検討Midterm Surgical Outcomes and Effectiveness of Conversion Operations in Total Cavopulmonary Connection
1 公益財団法人日本心臓血圧研究振興会附属榊原記念病院小児科Department of Pediatric Cardiology, Sakakibara Heart Institute ◇ Tokyo, Japan
2 公益財団法人日本心臓血圧研究振興会附属榊原記念病院心臓血管外科Department of Cardiovascular Surgery, Sakakibara Heart Institute ◇ Tokyo, Japan
3 東京女子医科大学病院心臓病センター循環器小児科Department of Pediatric Cardiology, Tokyo Women’s Medical University Hospital ◇ Tokyo, Japan