胎児エコーの普及,新生児医療の進歩に伴い低出生体重児,特に極低出生体重児(Very low birth infants,以下VLBWI)の救命率は著しく向上した1, 2).一方で,先天性心疾患(Congenital heart disease,以下CHD)を含めた先天奇形はいまだVLBWIの主要な死亡原因の一つとされている3).最近,北米,ヨーロッパからVLBWIのCHDに関する人口ベース,多施設での検討が行われ,VLBWIでのCHDの頻度,疾患の分布などの報告4–7)がされている.しかしCHDの種類は成熟児では地域差があり8, 9),本邦では欧米より筋性部の心室中隔欠損(以下VSD),左室低形成を含めた左心系狭窄病変などが頻度が低く,逆に右室流出路狭窄病変が高いなどの特色がある.VLBWIのCHDで本邦と欧米で同じことがいえるかは不明である.またCHD合併のVLBWIでの未熟性に伴う併存病変の罹患率(Morbidity),死亡率など生命予後を検討した報告6, 7, 10)も少なく,実情は不明である.
そこで今回我々は,当院におけるVLBWIのCHDの頻度,概要,中期予後を明らかにすることを目的に検討を行った.
2000年1月より2006年12月までに聖隷浜松病院NICUに入院したVLBWI(出生時体重1,500 g以下)を対象とした.CHDの診断は臨床所見,胸部レントゲン,心電図に加え,全例にドプラ心エコーを含む心エコー検査を行い決定した.手術,剖検を施行したものはその診断に従った.対象を2群に分類し,心奇形を有するものをCHD群,有さないものを非CHD群とした.心奇形を伴わない不整脈,単独の動脈管開存症,5.5 mm未満の心房間左–右短絡は心奇形から除外11)した.CHD群では心疾患の内訳,外科的治療を含む治療内容を調査した.在胎週数,出生時体重,染色体異常・奇形症候群の有無,心外奇形の有無を2群間で比較した.心外合併症は出生1年以内に診断され加療された疾患のみとした.また中期予後として2014年12月までの生存率を後方視的に検討した.
統計学的手法
データの結果は中央値(範囲)で示した.2群間の比較にはMann–Whitney U-test,カイ2乗検定,生存率はKaplan–Meier法を用いて検定し,危険率5%以下を有意とした.解析にはStat view 5.0(SAS Institute Inc.)を用いた.
1)対象の概要
2000年1月より2006年12月に当院NICUに入院したVLBWIは456例で,そのうち心奇形と診断された症例(CHD群)は26例,心疾患を伴わなかった症例(非CHD群)は430例であった.VLBWIでのCHDの頻度は5.7%であった.在胎週数,出生時体重はそれぞれCHD群で30週(24~36週),1,054 g(620~1,496 g)で,非CHD群では在胎週数29週(22~37週),出生時体重1,036 g(218~1,498 g)で,在胎週数,出生時体重とも両群間で有意差はなかった.
染色体・奇形症候群の合併はCHD群10例(38.5%),非CHD群8例(1.9%)で,CHD群で高率に見られた.最も頻度が高かったものは両群ともDown症候群で,次いでCHD群ではWilliams症候群が多かった.心外奇形はCHD群9例(34.6%),非CHD群31名(7.2%)で,染色体・奇形症候群の合併例を除いてもCHD群4例(25%),非CHD群27名(6.4%)と,CHD群での合併率が多かった.心外奇形で最も頻度が高いものは両群ともに尿道下裂,腎奇形などの生殖器,腎・尿管奇形で,次いで食道閉鎖,腸回転異常,幽門狭窄などの消化管奇形であった(Table 1).染色体異常・奇形症候群または心外奇形を有する症例はCHD群では14例(54%)にのぼり,非CHD群での35名(8%)に対し有意に高率だった.
Table 1 Patients characteristics | CHD (n=26) | No CHD (n=430) | p value |
|---|
| Male (%) | 14 (53.8) | 220 (51.2) | NS |
| Gestational age (wks) | 30 (24~36) | 28 (22~37) | NS |
| Birth weight (g) | 1,054 (620~1,496) | 1,036 (218~1,498) | NS |
| Chromosomal abnormality/anomaly syndrome | 10 (38.5%) | 8 (1.9%) | <0.05 |
| Trisomy 21 | 4 | 4 | |
| Trisomy 18 | 1 | 0 | |
| Trisomy 13 | 0 | 1 | |
| Williams syndome | 2 | 0 | |
| Noonan syndrome | 1 | 0 | |
| Cornelia de lange | 1 | 1 | |
| Turnor 45 (X0) | 1 | 1 | |
| 4p- syndrome | 0 | 1 | |
| Extra cardiac abnormality | 9 (34.6%) | 31 (7.2%) | <0.05 |
| Genitourinary system | 6 | 11 | |
| Central nerve system | 0 | 1 | |
| Respiratory tract system | 0 | 1 | |
| Digestive system | 3 | 11 | |
| Others | 1 | 9 | |
2)CHDの内訳とNICU退院までの経過
CHD群26例の内訳はVSDが10例(38.5%)と最も多く,次いで単純型大動脈縮窄症(CoA)3例(11.5%),肺動脈弁狭窄症(PS),房室中隔欠損(AVSD),大動脈弁狭窄が各2例(7.7%)などであった(Table 2).PGE1製剤,抗心不全薬などの内科的循環管理を必要とした症例は15例で全体の57.7%を占めていた.そのうち手術適応と判断した症例は14例であったが,18trisomyのため手術を選択しなかったものが1例,重症心不全などで手術に至らなかったものが3例あり,これらを除く10例(38.5%)で手術介入を行った.小欠損のVSDなど治療介入を必要としなかった軽症例は6例(23.1%)にすぎなかった(Table 2).
Table 2 Distribution of specific lesions and therapy during NICU| Description | Total number | Number of medical therapy (%) | Number of surgical therapy (%) |
|---|
| Ventricular sepal defect | 10 | 4 (40%) | 2 (50%) |
| Coarctation of aorta | 3 | 3 (100%) | 3 (100%) |
| Pulmonary valvular stenosis | 2 | 0 | 2 (100%) |
| Atrioventricular septal defect | 2 | 2 (100%) | 2 (100%) |
| Aortic stenosis | 2 | 0 | 0 |
| Pulmonary atresia with intact ventricular septum | 1 | 1 (100%) | 0 |
| Double outlet right ventricle | 1 | 1 (100%) | 1 (100%) |
| Absent Pulmonary valve, tetralogy of Fallot | 1 | 1 (100%) | 0 |
| Ebstain’s anomaly | 1 | 1 (100%) | 0 |
| Mitral valve regurgitation | 1 | 1 (100%) | 0 |
| Atrial septal defect | 1 | 1 (100%) | 1 (100%) |
| Cor triatriatum | 1 | 0 | 0 |
| Total | 26 | 15 (57.7%) | 11 (42.3%) |
手術介入した症例で初回治療に心内修復術(最終手術として心外手術も含める)を施行したものは6名で,姑息手術は4名だった.心内修復術の内訳は単純型大動脈縮窄症に対する大動脈再建術が3名,VSDの心内修復術が3名であった.3名で人工心肺を使用したが,いずれも日齢28(新生時期)以降で,新生時期の症例はなかった.姑息手術の内訳は肺動脈絞扼術が2名,体肺シャント術1名,動脈管離断術が1名だった.手術時期は姑息手術では1.4ヶ月(日齢8~7ヶ月),姑息術後症例も含めた心内修復手術では1.6ヶ月(日齢1~1歳1ヶ月)だった.
壊死性腸炎,頭蓋内出血,脳室周囲白室軟化症,慢性肺疾患の頻度,NICU入院期間,人工換気の期間はCHD群と非CHD群で差はなかった(Table 3).
CHD群でNICU入院中に死亡した病院死亡例は7/26例(26.9%)だった.そのうち術後症例は2例で術後死亡率は20%(2/10例)だった.非CHD群の病院死亡率は11.9%で,CHD群の死亡率は有意に高値だった(p<0.05).CHD群の術後死亡例はいずれも21trisomy,房室中隔欠損の肺動脈絞扼術後で,1例は術直後に,1例は術後4ヶ月に呼吸器感染症を契機に死亡した.未手術で死亡した5例のCHDの内訳は,出生直後に気胸で死亡し剖検で診断確定した21trisomyの肺動脈弁欠損兼Fallot四徴症(以下TOF),18trisomyのVSD,出生直後より著明な心拡大を呈していたEbstein奇形,肺動脈閉鎖,剖検で確認された慢性肺疾患合併のNoonan症候群の肺動脈弁狭窄であった.
Table 3 Morbidity and mortality in very low birth infants with congenital heart disease | CHD group (n=26) | No CHD group (n=430) | p value |
|---|
| Nectrotizing enterocolitis | 1 (3.8%) | 9 (2.1%) | NS |
| Interventricular hemorrhage | 1 (3.8%) | 37 (8.6%) | NS |
| Perivenricular leukomalacia | 3 (11.5%) | 14 (3.3%) | NS |
| Chronic lung disease | 9 (34.6%) | 127 (29.3%) | NS |
| Periods of admission (days) | 96 (0~1,414) | 74 (0~1,414) | NS |
| Periods of mechanical ventilation (days) | 4 (0~366) | 4 (0~527) | NS |
| Died before discharge (%) | 7 (26.9) | 51 (11.9) | <0.05 |
3)CHD合併VLBWIの転帰
NICUを退院したCHD群19例のうち2例が経過中に死亡した.2例ともVSDで,筋性部欠損,膜様部欠損が1例ずつだった.1例は慢性肺疾患合併例で呼吸器感染症を契機に,1例は原因不明の突然死で,いずれも退院後1年以内の死亡だった.CHD群は全経過で9例(34%,9/26)が死亡したが,そのうち6例(66.7%)が染色体異常を伴い,3例(33%)が心外奇形を伴っていた.死因として心不全が考えられたものは4例(44.4%)で,3例(33.3%)は慢性肺疾患とそれに伴う呼吸器感染であった.
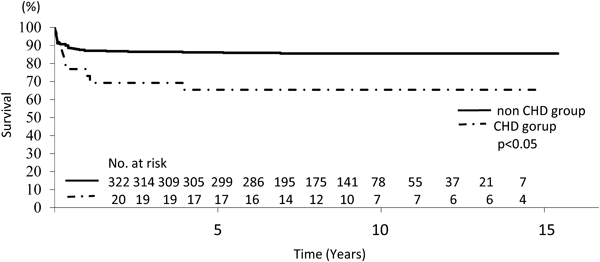
CHD群で6歳まで生存した症例は17名(65.4%)であった.生存例(n=17),死亡例(n=9)それぞれの在胎週数,出生体重は,生存例:32週(25~32週),1,038 g(670~1,458 g),死亡例:29週(24~35週),1,134 g(620~1,496 g)で,両群での在胎週数,出生体重に差はなかった.CHD群の5年,10年の生存率はそれぞれ65.4%,65.4%で,非CHD群の86.2%,85.5%に比較して有意に低かった(Fig. 1).
当院でのVLBWIにおけるCHDの臨床像,治療経過,中期予後について報告した.本邦ではVLBWIのCHDに関する報告は少なく,今回の報告は1施設での報告であるが,我々が調べた範囲では中期予後まで検討した報告としては本邦で初めてである.
1)発生頻度について
CHDの発生頻度は,過去に主として成熟児を対象とした報告がいくつか出されている.ヨーロッパでの2000~2005年の検討では生産児1,000に対して7.2人,胎児死亡例含めると8人と報告12)されている.またVan der Lindeらは1993~2010年のsystematic reviewのmeta-analysisを行い,1995年以降の15年間では発生頻度に大きな変化はないこと,地域によって発生頻度に大きな違いがあり,アジアが最も高く出生1,000に対して9.3人,最も頻度が低いのはアフリカで1.9人,その他ヨーロッパで8.2人,北米では8.2人ですべてを合わせると出生1,000に対して9.1人と報告9)している.日本での発生頻度は1986年に中澤らが報告した1983年から3年間の厚生労働省分担研究8)のみで,我々が調べた範囲でそれ以降のデータはない.それによるとCHDの生産児は出生1,000に対して10.6人とされている.一方,流産児,死産児でのCHDの頻度は2.4~15.4%と成熟児よりはるかに高いとの報告12, 13)がある.またTannerらは出生1,000に対するCHD頻度は5.7人だが,37週未満に限るとその2倍以上の12.5人の頻度で出生していたことを報告4)している.2000年以降でVLBWI,早産児(<37週)でのCHDの頻度の記載のある主な報告4–7, 10, 11, 14)をTable 4に示した.CHDの合併頻度は出生1,000に対して0.8~43.5人と報告者によってまちまちである.頻度が大きく異なるのは母集団の数の違いを含め1施設,多施設,人口ベースなど研究対象の違い,調査期間,CHDの定義(左上大静脈遺残や鎖骨下動脈起始異常などの血行動態に支障をきたさない心奇形,肺動脈狭窄,心房中隔欠損,心室中隔欠損を含めるか),剖検,手術所見を含めるかなどの診断方法の違いなどによると考えられる.Hoffman & Kaplan15)も1955年からCHDの頻度に関する62の論文をreviewし,出生1,000に対し4~50人と報告者により頻度に大きなばらつきがあることを示し,その理由として同様の指摘をしている.したがって過去の報告から発生頻度やVLBWIと一般生産児での頻度の違いを検討する際は,診断基準や調査法の違いを加味して分析する必要がある.
Table 4 Reported prevalence and mortality of conegital heart disease in very low birth infants| Year of report | Study design & periods | Country | Number of LBWI | Number of CHD | Prevalence (per 1,000) | Mortality (%) | Comments |
|---|
| 2002 | Hospital, 1988~1999 | Australia | 2,020 | 47 | 23 | Overall: 40% | <1,500 g, Inclusiom of VSD |
| 2005 | Population | England | 38,078* | 474 | 12.5 | 20% at 1 yr | <37w, Exclusion of ASD |
| 2010 | Hospital, 2001~2006 | Israel | 437 | 19 | 43.5 | Not available | <1,500 g, Inclusion of VSD |
| 2011 | Hospital (VON), 2006~2007 | USA | 99,786 | 893 | 8.9 | Overall 44% | <1,500, Excluson of VSD |
| 2012 | Hospital, 1998~2005 | USA | 14,457 | 110 | 0.8 | Hospital death: 44%, Overall: 48% | <1,000 g, Inclusion of VSD |
| 2013 | Hospital, 2003~2004 | Italy | 3,684 | 71 | 19.3 | Hospital death: 26.8% | <1,500 g or <32w, Inclusion of ASD and VSD |
| 2014 | Hospital, 1997~20012 | USA | 105,539 | 299 | 0.3 | Overall: 55% | <1,500 g &<32w, Exclusion of VSD and ASD |
* Assumed number
** VON: Vermont Oxford Network |
自験例ではVLBWIのCHDの発生頻度は出生1,000に対して57人で,中澤らの報告の約5倍だった.当院では2012年以前は静岡県西部—愛知県東部の極低出生体重児をほぼ100%収容していたため,1施設の結果であるがVLBWIでのCHD発生頻度をある程度反映していると考えている.またこの結果はGodfreyらが報告11)した出生1,000に対して43.5人とほぼ同様の値であった.この報告は同じアジア(イスラエル)の1施設からのもので,診断方法は異なるがVLBWI数,CHDの定義が我々の今回の方法とほほ同じである.また日本からは与田らが1施設での検討で,出生1,000に対して40.5人と報告している16).これらの数値や上述した流産児,死産児,37週未満の未熟児の報告からすると,VLBWIでのCHDの頻度は多くの報告者4–6, 11, 16)が指摘しているように,一般に推定されている1%前後(出生1,000に対して10人前後)よりかなり高いと考えられる.
2)CHDの内訳
北米のNICUのVermont Oxford Network(VON)からのデータベース5)では,VLBWIのCHDで頻度の高い疾患としてTOF,大動脈縮窄症,完全型房室中隔欠損,肺動脈閉鎖(VSDを伴う,伴わないを合わせ)を挙げている.また英国Northern Health Region of Englandの人口ベースの検討では,早産児の比率が高い心疾患はVSDを伴う肺動脈閉鎖,完全房室中隔欠損,大動脈縮窄,TOF,肺動脈狭窄だったが,絶対数ではVSDが最も多く次いで肺動脈狭窄,TOF,房室中隔欠損,大動脈縮窄症を挙げている4).VSDが列挙されていない報告があるのは,論文中のCHDの定義としてVSDを含んでいるか否かによるところが大きい.VSDを含めた自験例ではVSDが最も頻度が高く,それを除外すると過去の報告とほぼ同様の疾患の頻度が高かった.与田らの報告は単独のPDA, ASDを含んでいる16)が診断方法は我々と同様で,その結果からASD, PDAを除くと自験例と同様の疾患が頻度の高い疾患として列挙されている.本邦での一般人のCHD疾患別の内訳8, 17)はVSDが最も頻度が高く次いでTOF, ASDの順で,この3疾患で全体のCHDの半数以上を占め,大動脈縮窄は第6位,房室中隔欠損は第8位である.今回の検討でVLBWIの心疾患別内訳に地域性があるかは言及できないが,本邦の一般人の分布とはやや異なる可能性がある.
自験例ではVSDが40%を占め,その半数が手術を必要とした.Mebergらによるpopulation-based studyではVSDの約10%が手術を必要としたと報告18)しているが,これと比較してやや高率である.その原因として未熟児の肺動脈血管は満期産児に比較し中膜筋性部の形成が悪いため,同程度の左–右短絡のVSDでも未熟児ではより早期に心不全に陥る可能性が指摘されている.また他の心疾患も合わせると約60%がNICU入院中に手術を含め何らかの治療介入が必要とした.Archerらは重症心奇形を複雑心奇形,1歳またはNICU退院前に治療を要したCHDと定義し,VSDを含まないVONの解析結果を1981~1989年に欧米で生産児のCHDの頻度を検討したBaltimore–Washington infant studyの4,390例,1986~1991年でのBoston小児病院の1,627例,1989~1991年でのDartmouthの207例の3論文と比較し,VLBWIではより重症心奇形が多い可能性があると結論5)している.今回の検討ではCHDの症例数が26例と少なく,本邦,欧米での一般のCHDの疾患別頻度と比較ができないため複雑心奇形が多いとは言えないが,“早期に治療を必要とする”という意味において,VLBWIでは満期で出生するCHDと比較して重症心疾患の頻度が高いと言えるのではないかと考えられる.
3)未熟性による疾患の罹病率(Morbidity),染色体異常・奇形症候群,心外奇形と生命予後
VLBWIではないが2,500 g未満,ないしは在胎37週未満の早産低出生体重児では未熟性に起因する疾患の中で壊死性腸炎が多く,逆に頭蓋内出血が少ないとの報告19)がある.またCHDを伴うVLBWIでは非CHD群と比較して慢性肺疾患の頻度が高く,壊死性腸炎は少なく,頭蓋内出血の頻度は同じとの報告6)がある.自験例ではCHDを伴うVLBWIに特徴的な併発病変はなかったものの,慢性肺疾患はCHD群,非CHD群ともに約30%と高率に見られた.慢性肺疾患はVLBWIのCHD術後の主要な予後規定因子の一つに挙げられており20),自験例でも死因の33%が慢性肺疾患に関係したものであった.CHD自体の管理以外に未熟性ゆえの諸問題を克服することがVLBWIのCHD患児の予後改善にもつながると思われる.
また未熟性とは別にCHD群死亡例の66.7%に染色体異常・奇形症候群を伴い,心外奇形の合併率も高かった.過去にオーストラリア,アメリカでDown症候群の大規模な予後調査が行われ,正常体重児に比べ低出生体重児では5歳,20歳での予後が不良であること,またCHD合併例は非合併例より大幅に生存率が下がることが報告21, 22)された.Down症候群の生命予後は健常児より不良だが,低出生体重,CHDの合併がさらに予後を悪化させることが示された.心外奇形の合併も予後不良の因子の一つで,特に重複症例は全身管理を含めた高度医療を要する症例が多く死亡率が高いことが報告されている23).自験例はDown症候群以外の染色体異常も含んでおり,各々の染色体異常,奇形症候群によって生命予後が異なるので一概に言えないが,染色体異常・奇形症候群や心外奇形の合併がCHDを伴うVLBWIの生命予後を悪くしている要因の一つである可能性は高い.
4)生命予後と外科介入
自験例のCHD合併例の病院内死亡率27%,経過中含め34%の死亡率は主に欧米での成績の20~55%(Table 4)とほぼ同じで,非合併例に比較して予後が悪いことも従来の報告5, 14)と同じであった.CHDの手術時期に関して,当院では内科的治療で可能であれば児の発育を待って手術を実施する方針をとっているため,新生児期早期に実施されたものは単純型大動脈縮窄症の大動脈再建術のみで,姑息術でも肺動脈絞扼術は日齢23日以降,BTシャント術は生後2ヶ月以降と満期産児より遅い時期に実施されていた.CurzonらはRisk Adjustment for Congenital Heart SurgeryとAristotle Basic Complexity Scoreを用いて疾患別の手術リスクを検討し,低出生体重児は術後生存率を規定する強力な因子であることを報告24)している.しかし一方で未熟児のCHDでも早期に手術介入し,1年で80%と良い成績を報告している施設25)もあり,Hickeyらは発育を待って手術介入を遅らせることが,早期に手術を行う場合と比べ予後を改善しなかったと報告26)している.今回の検討では術後80%が生存していたが,手術時期や治療方針を検討するにはあまりに症例数が少ない.どの時点でどの治療を選択するかは予後に直結する問題であり,さらに検討が必要である.
引用文献References
1) Itabashi K, Horinouchi T, Kusuda K, et al: Mortality rates for extremely low birth weight infants born in Japan in 2005. Pediatrics 2009; 123: 445–450
2) Kusuda S, Fujimura M, Uchiyama A, et al: Neonatal Research Network, Japan: Trends in morbidity and mortality among very low birth weight infants from 2003 to 2008 in Japan. Pediatr Res 2012; 72: 531–538
3) Shuresh GK, Horbar J, Carenter JH, et al: Major birth defects in very low birth weight infants in the Vermont Oxford Network. J Pediatr 2001; 139: 366–373
4) Tanner K, Sabrine N, Wren C: Cardiovascular malformation among preterm infants. Pediatrics 2005; 116: e833–e838
5) Archer JM, Yeager SB, Kenny MJ, et al: Distribution of and mortality from serious congenital heart disease in very low birth weight infants. Pediatrics 2011; 127: 296–299
6) Polito A, Piga S, Cogo PE, et al: Increased morbidity and mortality in very preterm/VLBW infatns with congenital heart disease. Intensive Care Med 2013; 39: 1104–1112
7) Anderson AW, Smith PB, Corey KM, et al: Clinical outcome in very low birth infants with major congenital heart defects. Early Hum Dev 2014; 90: 791–795
8) 中澤 誠,瀬口正史,高尾篤良:わが国における新生児心疾患の発生状況.日小誌1986; 90: 2578–2587
9) van der Linde D, Konings EEM, Slager MA, et al: Birth prevalence of congenital heart disease worldwide. J Am Coll Cardiol 2011; 58: 2241–2247
10) Pappas A, Shankaran S, Hansen NI, et al: Outcome of extremely preterm infants (<1,000 g) with congenital heart defects from the National Institute of child health and human development neonatal research network. Pediatr Cardiol 2012; 33: 1415–1426
11) Godfrey M, Schimmel MS, Hammerman C, et al: The incidence of congenital heart defects in very low birth weight infants. Isr Med Assoc J 2010; 12: 36–38
12) Dolk H, Loane M, Garne E: Congenital heart defect in Europe. Prevalence and perinatal mortality, 2000 to 2005. Circulation 2011; 123: 841–849
13) Ursell PC, Byrne JM, Strobino BA: Significance of cardiac defects in the developimg fetus: A study of spontaneous abortuses. Circulation 1985; 72: 1232–1236
14) Kecskers Z, Cartwrigt DW: Poor outcome of very low birth weight babies with serious congenital heart disease. Arch Dis Child Fetal Neonatal Ed 2002; 87: F31–F33
15) Hoffman JIE, Kaplan S: The incidence of congenital heart disease. J Am Coll Cardiol 2002; 39: 1890–1900
16) 与田仁志:低出生体重児の先天性心疾患—診断と治療—.周産期医学2005; 35: 1101–1105
17) 日本小児循環器学会疫学委員会,松岡留美子,森 克彦,安藤正彦:先天性心血管疾患の疫学調査.日小児循環器会誌2003; 19: 606–621
18) Meberg A, Otterstad JE, Frøland G, et al: Outcome of congenital heart defects–a population-based study. Acta Paediatr 2000; 89: 1344–1351
19) Friedman AH, Fahey JT: The transition from fetal to neonatal circulation: Normal response and implications for infants with heart disease. Semin Perinatol 1993; 17: 106–121
20) McMahon CJ, Penny DJ, Nelson DP, et al: Preterm infants with congenital heart disease and bronchopulmonary dysplasia: Postoperative course and outcome after cardiac surgery. Pediatrics 2005; 116: 423–443
21) Leonard S, Bower C, Petterson B, et al: Survival of infants born with Down’s syndrome: 1980–96. Paediatr Perinat Epidemiol 2000; 14: 163–171
22) Rasmussen SA, Wong L-Y, Correa A, et al: Survival in infants with Down syndrome, Metropolitan Atlanta, 1979–1998. J Pediatr 2006; 148: 806–812
23) 扇谷綾子,吉澤弘行,久保里美,ほか:先天性心疾患と先天性外科疾患との重複症例に関する検討.日本周産期・新生児医学会雑誌2007; 19: 79–84
24) Curzon CL, Milford-Beland S, Li JS, et al: Cardiac surgery in infants with low birth weight is associated with increased mortality: Analysis of the Society of Thoracic Surgeons Congenital Heart Database. J Thorac Cardiovasc Surg 2008; 135: 546–551
25) Reddy VM: Cardiac surgery for premature and low birth weight neonates. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu 2001; 4: 271–276
26) Hickey EJ, Nosikova Y, Zhang H, et al: Very low-birth-weight infants with congenital cardiac lesions: Is there merit in delaying intervention to permit growth and maturation? J Thorac Cardiovasc Surg 2012; 143: 126–136, 136.e1