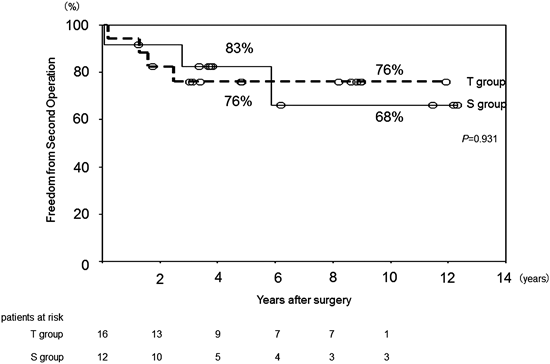
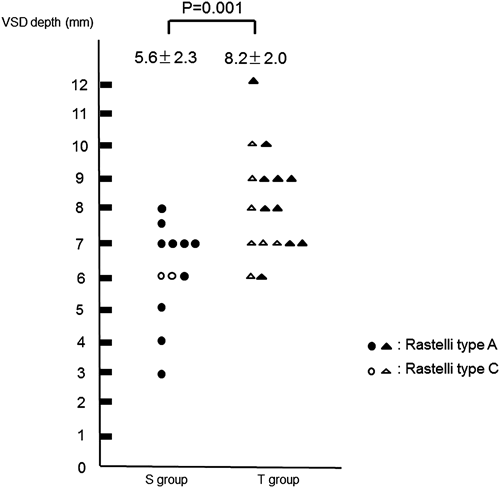
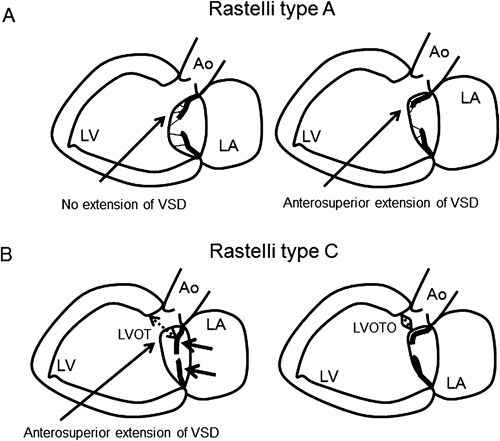
遠隔期成績からみた完全房室中隔欠損症に対する術式選択の検討Long-term Results of Complete Atrioventricular Septal Defect Compared Simplified Single-patch Method with Two-patch Method
1 大阪市立総合医療センター小児医療センター小児心臓血管外科Department of Pediatric Cardiovascular Surgery, Pediatric Medical Care Center, Osaka City General Hospital ◇ 〒534-0021 大阪府大阪市都島区都島本通2丁目13番22号2-13-22 Miyakojima Hon-dori, Miyakojima-ku, Osaka-shi, Osaka 534-0021, Japan
2 大阪市立総合医療センター小児医療センター小児循環器内科Department of Pediatric Cardiology, Pediatric Medical Care Center, Osaka City General Hospital ◇ 〒534-0021 大阪府大阪市都島区都島本通2丁目13番22号2-13-22 Miyakojima Hon-dori, Miyakojima-ku, Osaka-shi, Osaka 534-0021, Japan
3 大阪市立総合医療センター小児医療センター小児不整脈科Department of Pediatric Electrophysiology, Pediatric Medical Care Center, Osaka City General Hospital ◇ 〒534-0021 大阪府大阪市都島区都島本通2丁目13番22号2-13-22 Miyakojima Hon-dori, Miyakojima-ku, Osaka-shi, Osaka 534-0021, Japan