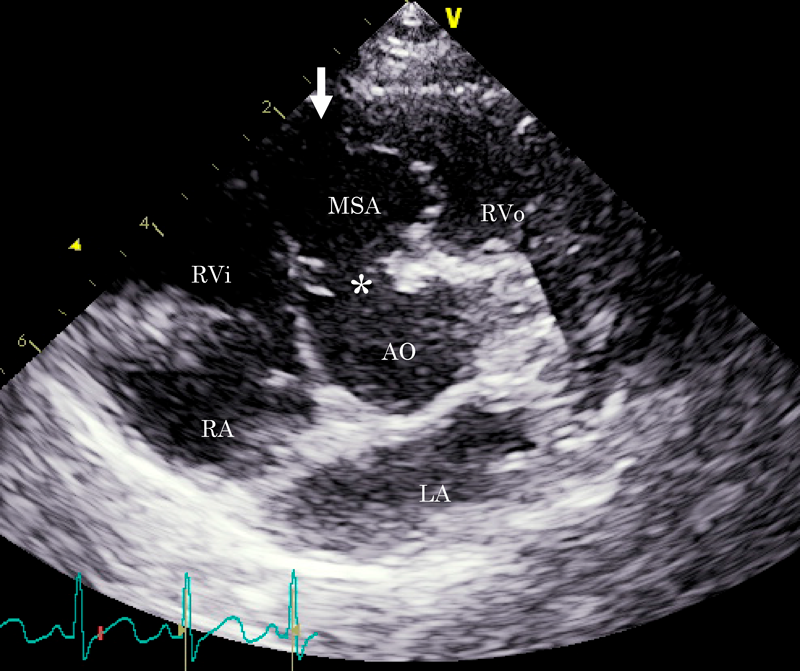
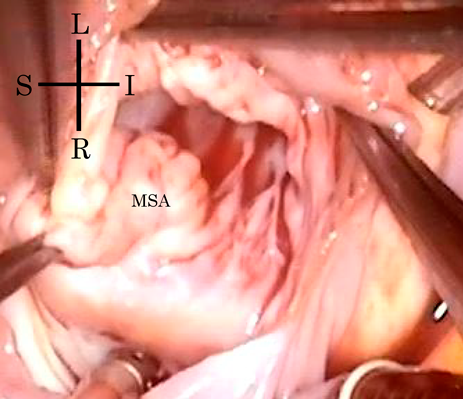
膜様部中隔瘤による右室流出路狭窄を呈した心室中隔欠損の一例Right Ventricular Outflow Obstruction by a Membranous Septal Aneurysm in a Ventricular Septal Defect
1 近畿大学医学部小児科学教室Department of Pediatrics, Kindai University Faculty of Medicine ◇ Osaka, Japan
2 近畿大学医学部心臓血管外科学教室Department of Cardiovascular Surgery, Kindai University Faculty of Medicine ◇ Osaka, Japan