18トリソミーは,生産児において21トリソミーに次いで頻度の高い常染色体異常であり,3,000~7,000例に1例出生する.特徴的な身体所見と様々な合併症を伴い,先天性心疾患(congenital heart disease; CHD)は必発する.過去のpopulation-based studyでは1年生存率5~10%,生存期間の中央値14.5日と報告されるように,一般的に予後不良の染色体異常と認識されている1).一方で,近年は積極的に治療する例が増加し,これまで消極的な傾向にあったCHD手術の報告も散見されるが,その有効性・予後改善効果は確立していない.
当院は児の状態や両親の希望を鑑みて,積極的な新生児治療により在宅移行を目指しているが,CHD手術を行った例は存在しない.この中でCHD手術非介入でも在宅移行が可能となる例が少なからず存在した.
今後CHD手術は適応の拡大が予想される.一方で,児と家族が「最善の利益」を得るための治療選択を広げるため,CHD手術非介入での予後を知ることも重要と考える.そこで今回我々は,CHDを合併した18トリソミーについて手術非介入での経過について検討を行った.
対象は2005年4月から2015年12月に,当院新生児集中治療室へ入院した18トリソミー17例で,全例CHDを合併していた.18トリソミーの診断は胎児診断4例,出生後診断13例でいずれもG分染法でフルトリソミー型であった.これらの例を出生状況,生存率,在宅移行率,死亡原因などについて診療録に基づき後方視的に検討した.また,診断不確定な例を除いた心室中隔欠損(VSD)径5 mm以上かつ肺動脈狭窄(PS)のない例をLarge Shunt(LS)群として,該当8例について臨床経過,特に心不全の有無について検討を追加した.心不全は症状とレントゲン所見から判断した.なお17例中,早期にBTシャント手術などを検討すべき動脈管依存疾患,重度の肺血流減少型疾患は認めなかった.症例は1年未満に死亡した群と1年以上生存した群に分類し,出生週数及び出生体重についてはデータを範囲(中央値)で示し,2群の差の検定はMann–WhitneyのU検定で行った.
当院における18トリソミーの対応について記す.胎児期に18トリソミーの診断が確定した場合,家族には必ずしも致死的染色体異常ではないことを伝えている.具体的な方針は終始家族との相談の中で決定し,可能であれば在宅移行を目指して通常の児と同様の標準的新生児治療を行っている.ただし,新生児早期に呼吸の確立がみられなかった例は,気管内挿管を含めた治療を見合わせ家族での時間を優先する場合がある.出生時に診断が未確定の場合は治療の実施を原則としている.外科手術に関しては,在宅移行のために必要と判断された場合は児の耐術可否を含めて実施を検討している.
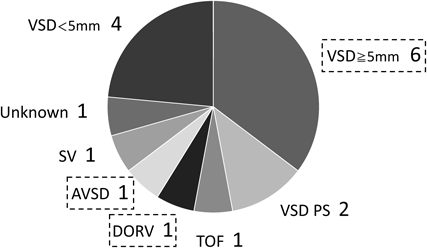
患者は全体で男児6例,女児11例であった.1年未満に死亡した例について患者詳細をTable 1に,1年以上生存した例についてはTable 2にそれぞれ示した.在胎週数32~42週(中央値36.5週)vs 28~42週(中央値36週),出生体重1,150~2,480 g(中央値1,909 g)vs 815~2,230 g(中央値1,718 g)で両群間に有意差はなかった.生後7日未満に死亡した3例は呼吸障害が原因であったが,うち2例(case 1, 2)は家族と相談の上で気管内挿管を行わなかった.1年以上生存した例について,出生時に自発呼吸が確立されていたため気管内挿管を行わなかった8例が含まれた.全例にCHDを認め,その内訳をFig. 1に示した.心室中隔欠損症が17例中10例と最も多かった.診療録から判断が不可能であった単心室(SV)1例と診断不明1例を除いて,早期にBTシャント手術などを検討すべき動脈管依存疾患,重度の肺血流減少型疾患は認めなかった.動脈管は生後7日未満に死亡した3例を除くと,4例で残存した.2例(case 4, 6)は少量の短絡(1 mm以下)で治療を要さなかった.2例(case 5, 17)はインドメタシン投与を行った.LS群に該当するcase 5は治療効果なく3 mm残存した.case 17は治療後,少量の短絡となった.心外合併症は,食道閉鎖2例,口唇口蓋裂3例,髄膜瘤1例であった.食道閉鎖合併例はいずれも生後早期に死亡しており,手術の適否は検討されなかった.口唇口蓋裂はいずれも手術を実施しなかった.髄膜瘤は全身麻酔で閉鎖術を実施した.
Table 1 Characteristics and clinical course of cases who survived for <1 year| Case | Sex | GW (week) | BW (g) | CHD** (mm) | Extracardiac disease | Chromosomal test | Tracheal intubation at birth | Age of discharge (days) | Age of death (days) | Cause of death | Respiratory care/Nutrition at home |
|---|
| 1 | F | 42 | 1,998 | SV | | Prenatal | (−) | NA | 1 | Respiratory failure | NA |
| 2 | F | 36 | 2,480 | Unknown | Esophageal atresia | Prenatal | (−) | NA | 0 | Respiratory failure | NA |
| 3 | M | 32 | 1,234 | VSD (4) | Esophageal atresia | Postnatal | (+) | NA | 4 | Respiratory failure | NA |
| *4 | F | 37 | 2,275 | AVSD (10) | | Postnatal | (+) | NA | 39 | Heart failure | NA |
| *5 | M | 37 | 1,820 | DORV (10) | | Postnatal | (+) | NA | 42 | Heart failure | NA |
| *6 | F | 32 | 1,150 | VSD (6) | | Postnatal | (+) | 157 | 167 | Respiratory failure | none/TF |
| GW: Gestational week, BW: Body weight, CHD: Congenital heart disease, SV: Single ventricle, VSD: Ventricular septal defect, AVSD: Atrioventricular septal defect, DORV: Double outlet right ventricle, TF: Tube feeding, NA: Not applicable, *: Large shunt (LS) group, **: Diameter of VSD. |
Table 2 Characteristics and clinical course of cases surviving for >1 year| Case | Sex | GW (week) | BW (g) | CHD** (mm) | Extracardiac disease | Chromosomal test | Tracheal intubation at birth | Outcome | Age of discharge (days) | Age of death (days) | Cause of death | Respiratory care/Nutrition at home |
|---|
| 7 | M | 35 | 1,668 | VSD (4) PS | Cleft lip and palate | Postnatal | (−) | Alive | 125 | NA | NA | Tracheotomy/TF |
| 8 | M | 41 | 2,096 | VSD (1) | Lateral curvature | Postnatal | (+) | Alive | 145 | NA | NA | NPPV/TF |
| *9 | F | 39 | 1,718 | VSD (10) | Cleft lip and palate | Prenatal | (−) | Alive | 16 | NA | NA | None/oral+TF |
| 10 | F | 40 | 1,901 | VSD (3, 2) | | Postnatal | (−) | Alive | 60 | NA | NA | None/TF |
| 11 | F | 35 | 1,543 | VSD (4) | | Postnatal | (−) | Alive | 162 | NA | NA | Tracheotomy/TF |
| *12 | F | 42 | 2,230 | VSD (6) | | Postnatal | (−) | Alive | 76 | NA | NA | None/oral |
| *13 | M | 36 | 1,554 | VSD (18) | | Prenatal | (−) | Alive | 256 | NA | NA | None/TF |
| 14 | F | 34 | 1,060 | VSD (9) PS | Lateral curvature | Postnatal | (+) | Dead | 133 | 1,054 | Gastrointestinal Hemorrhage | None/TF |
| *15 | M | 28 | 1,900 | VSD (8) | | Postnatal | (−) | Dead | 75 | 935 | Gastroenteritis | None/TF |
| *16 | F | 39 | 2,070 | VSD (6) | | Postnatal | (−) | Dead | 89 | 786 | Respiratory failure (Bronchiolitis) | NPPV/TF |
| 17 | F | 28 | 815 | TOF | Cleft lip and palate meningocele | Postnatal | (+) | Dead | 285 | 528 | Respiratory failure (Pneumonia) | HOT/TF |
| GW: Gestational week, BW: Body weight, CHD: Congenital heart disease, VSD: Ventricular septal defect, PS: Pulmonary stenosis, TOF: Tetralogy of Fallot, NPPV: Non-invasive positive pressure ventilation, HOT: Home oxygen therapy, TF: Tube feeding, NA: Not applicable, *: Large shunt (LS) group, **: Diameter of VSD. |
全体の生存率は1週間14/17(82.4%),1か月14/17(82.4%),1年11/17(64.7%)であった.2017年1月現在で生存している7例の月齢は15~67か月(中央値22か月)であった.在宅移行が可能であったのは全ての現存例を合わせ12/17例(70.6%)で,退院日齢は16~285日(中央値129日)であった.在宅移行例の呼吸サポートは2例で気管切開,2例で非侵襲的陽圧換気(NPPV),1例で在宅酸素療法(HOT)を要し,残り7例は不要であった.経口摂取が可能であった1例を除き,全例で経管栄養を要した.自験例全体で死亡例の生存期間は0~1,054日(中央値104.5日)であった.なお,新生児早期に気管内挿管を差し控えた2例を除いた場合,1年生存率は11/15(73.3%),死亡例の生存期間は中央値347.5日と上昇した.
LS群8例をTable 3に示した.VSD径は6~18 mm(中央値9 mm)であった.動脈管はcase 4が1 mm, case 5が3 mm残存した.1例(case 12)を除いて重度の肺高血圧(VSD流速2.0 m/s未満)が遷延した.在宅移行は6/8例(75.0%)が可能であった.このうち1例(case 6)を除いて1年以上生存し,心不全を来さなかった.心不全のない2例(case 13, 16)で利尿剤を使用した目的は出生早期の浮腫改善であった.LS群全体で心不全を来したのは3例(case 4~6)で,case 4は日齢7,case 5は日齢8,case 6は日齢14からそれぞれ利尿剤を開始した.その後も呼吸障害が遷延し,胸部レントゲンで心拡大傾向であった.3例中1例(case 6)のみ在宅移行可能であったが,退院後10日に死亡した.
Table 3 Characteristics of patients in the Large Shunt group| Case | CHD* (mm) | Medication for CHD | **Pulmonary hypertension | Symptom of heart failure | Discharge alive | Survive >1 year |
|---|
| 4 | AVSD (10) | Furosemide
Spironolactone
Digoxin | (+) | (+) Effort ventilation
Continuous NPPV | (−) | (−) |
| 5 | DORV (10) | Furosemide
Spironolactone
Tolvaptan | (+) | (+) Severe respiration disorder
Mechanical ventilation
Anasarca | (−) | (−) |
| 6 | VSD (6) | Furosemide
Spironolactone
Digoxin | (+) | (+) Effort ventilation | (+) | (−) |
| 9 | VSD (10) | Not performed | (+) | (−) | (+) | (+) |
| 12 | VSD (6) | Not performed | (−) | (−) | (+) | (+) |
| 13 | VSD (18) | Furosemide
Spironolactone | (+) | (−) | (+) | (+) |
| 15 | VSD (8) | Not performed | (+) | (−) | (+) | (+) |
| 16 | VSD (6) | Furosemide
Spironolactone | (+) | (−) | (+) | (+) |
| CHD: Congenital heart disease, AVSD: Atrioventricular septal defect, DORV: Double outlet right ventricle, VSD: Ventricular septal defect, * Diameter of VSD, ** VSD velocity <2.0 m/s. |
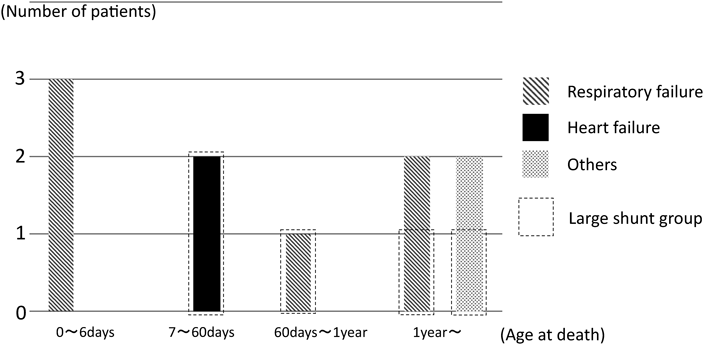
死亡原因と時期をFig. 2に記した.生後7日未満は,出生後早期の呼吸の未熟性,不安定性が原因であった(case 1~3).7~60日未満に心不全による死亡が確認され,LS群に含まれる症例であった(case 4, 5).60日~1歳未満で死亡した1例(case 6)はLS群に含まれ,嘔吐直後の急激な呼吸悪化が原因であった.生後1年以降の死亡例に心不全はなかった.このうち呼吸不全で死亡した2例(case 16, 17)は気道感染が原因であった.
自験例は在宅移行率70.6%,1年生存率64.7%と,過去のpopulation-based study1)と比較して高い生存率・在宅移行率であり,呼吸管理を中心とした積極的な新生児治療の有効性が示唆された.一方当施設ではCHD手術には消極的な方針をとってきた.理由として生存のみならずQOL向上への寄与が不確定であること,CHDにより切迫した状況に至る例が少なかったことがあげられる.結果として,手術非介入で心不全を来さず在宅移行が可能となる例が少なからず存在した.
従来予後不良とされた18トリソミーだが,近年は生存率・在宅移行率改善の報告が散見される.背景として経年的な新生児医療の進歩に加えて,インフォームドコンセント・患者の自己決定権が重要視される医療を取り巻くパラダイムの変化がある2).新生児は意思を表明することが困難であるため,第三者による意思の代弁を必要とするが,重篤な疾患を持つ新生児の家族と医療の話し合いのガイドラインには,「治療方針の決定はこどもの最善の利益に基づき医療者と父母の間で十分話し合うことが必要である」と記されている3).KoshoらはCHD手術を除く積極的な新生児治療を行った24例について1年生存率25%,生存期間中央値152.5日であったと治療の有用性を報告している4).ただし,手術非介入例の主な死亡原因としてCHDに基づく心不全,肺高血圧をあげている点が自験例と異なっている.
本邦の18トリソミーのCHD手術は,Maedaらが多施設共同の後方視的検討でCHD合併127例中34例に手術を行い,介入群が非介入群と比較して生存率が高かったと報告している5).ただしこの報告で在宅移行率の検討はなかった.単独施設では,Kanekoらが心不全徴候を来した17例に手術を行い,在宅移行14例(82%),1年生存8例(47%)であったと手術の有効性を報告している6).Ebaraらは心不全徴候を来した16例に在宅移行を目標として手術を行い,在宅移行10例(71%)で非介入群30例と比較して生存率,在宅移行率が有意に高かったと報告している7).根本は心室中隔欠損と動脈管開存を合併した11例に対し在宅移行を目標とし肺動脈絞扼術と動脈管結紮術を行い,5年生存率80%と良好な成績を示している8).以上の報告から,18トリソミーは手術非介入の場合,主たる死亡原因にCHDが関連するとされ4),手術は在宅移行を目標として,心不全が症候化した,或は可能性のある例に対して行われたと考えられた6–8).一方でMuneuchiらは34例を手術介入群・非介入群に分類した検討で,介入群は非介入群に比較して生存率は有意に高かったものの,在宅移行率に有意差はなかったと報告している.さらに介入群は非介入群に比べて在院期間が長かったと加えている9).
自験例ではLS群の3例で心不全を認め,うち2例は在宅移行できなかった.その他は手術介入なく在宅移行を実現した.LS群の退院例は多くが1年以上生存していることから,長期的にも心不全は症候化しない可能性を考えた.それぞれ患者の病態・病状は異なる上に,治療方針が異なる施設間では治療成績を単純比較することは不可能であるが,自験例はCHD手術を除く新生児治療の提供で良好な生存率,在宅移行率が得られたと考える.当院の治療に関しての検討事案として,胎児診断例では出生時の気管内挿管を積極的に行ってこなかったが,気管内挿管を行った例で在宅移行可能となった例が少なからず存在したこと,気管内挿管を見送った例を除いた検討で生存率及び生存期間の中央値が高くなったことからは,出生早期の気管内挿管を含む積極的な呼吸管理を行うことで生存退院率はより高くなると考えられる.
LS群でも心不全を来さない例が存在した理由は,肺血管閉塞性病変による肺高血圧の遷延または進行であると考える.本検討でLS群は1例を除いて重度の肺高血圧が遷延した.Yamakiらは21トリソミーを伴う単純心奇形では非21トリソミーよりも肺小動脈中膜が薄く,そのために肺血管閉塞性病変が早期に進行することを報告している10).Taharaらは18トリソミーも同様の肺小動脈形成不全を認めると加えており,早期に肺動脈絞扼術を実施することで心臓関連死のリスクを減少することが期待できるとしている11).一方でMuneuchiらは,左右短絡のCHDを合併した18トリソミーが数か月間生存した場合,肺血管閉塞性病変が進行し心不全症状が消失する可能性があること,肺血管閉塞性病変の進行が必ずしも死亡と関連するわけではないことを報告している9).しかし,心不全を来さない場合も,肺血管閉塞性病変の進行により生命予後の悪化が懸念される.本検討ではLS群で在宅移行後に3例が死亡し,このうち2例(case 6, 16)は呼吸障害が原因と考えられた.case 6は嘔吐直後の急激な呼吸悪化であり誤嚥も考えられた.また,case 16は気道感染が契機と考えられた.それぞれ肺血管閉塞性病変が進行したことによる呼吸予備力の低下が関連していることは否定できない.一方で,短期的には肺血管抵抗が低下しないため,左右短絡による心不全が顕在化しない可能性がある.これにより自験例は手術なく在宅移行を目指しえたと考える.
CHD手術は児の最善の利益を得るために検討されるべき選択の一つである.しかし,手術非介入でも在宅移行可能となる例が少なからず存在することを鑑みるに,その予後改善効果についてはさらなる症例の蓄積と検討が必要と言える.また,何をもって最善の利益とするかは児の状態や家族の希望・価値観によって変化するため,例えば手術例で在院期間が長くなった報告9)からは,手術非介入も選択の一つとして考慮されるべきである.手術非介入例の情報も併せて蓄積されることは,患者や家族にとっての選択の幅を広げ,最善の利益を得る一助となっていくと考える.
本検討の限界として,症例数が少ないことがあげられる.本検討では心疾患以外の外科治療の有効性は検討していない.外科治療全体の適応は拡大されており,Koshoらの報告には心外合併症の外科治療が含まれた4).また,Nelsonらは18トリソミー254例の検討で,(CHD手術を含む)外科治療を行った場合の1年生存率が高かったとしている12).自験例で心外合併症への外科的介入は髄膜瘤の1例のみであったが,児の状態や家族希望も鑑みて,食道閉鎖例の治療なども検討の余地はある.
18トリソミーは明らかな短期予後不良因子がなければ,標準的な新生児治療により過去の報告と比較して良好な生命予後を実現しうる.肺血流増加型のCHDを合併した場合でも,肺血管閉塞性病変により短期的に短絡血流量は増加せず,循環が安定する例が存在する.在宅移行可能となる例に対し,遠隔期の予後改善を目的としたCHD手術が有効であるか,明らかではない.治療の選択肢として提案するにあたり,さらに情報の蓄積が望まれる.
利益相反
日本小児循環器学会の定める利益相反に関する開示事項はない.
付記
本論文の要旨は第52回日本小児循環器学会総会・学術集会(2016年7月,東京)にて発表し,座長からの投稿推薦をうけた.
引用文献References
1) Rasmussen SA, Wong LYC, Yang QY, et al: Population-based analysis of mortality in trisomy 13 and trisomy 18. Pediatrics 2003; 111: 777–784
2) 渡辺とよ子:染色体異常を持つ子どもと周産期生命倫理.窪田昭男,齋藤 滋,和田和子(編):周産期医療と生命倫理入門.大阪,メディカ出版,2014, pp191–205
3) 田村正徳:重篤な疾患を持つ新生児の家族と医療スタッフの話し合いのガイドライン.日本未熟児新生児学会雑誌2006; 18: 366–368
4) Kosho T, Nakamura T, Kawame H, et al: Neonatal management of trisomy 18: Clinical details of 24 patients receiving intensive treatment. Am J Med Genet A 2006; 140A: 937–944
5) Maeda J, Yamagishi H, Furutani Y, et al: The impact of cardiac surgery in patients with trisomy 18 and trisomy 13 in Japan. Am J Med Genet A 2011; 155A: 2641–2646
6) Kaneko Y, Kobayashi J, Achiwa I, et al: Cardiac surgery in patients with trisomy18. Pediatr Cardiol 2009; 30: 729–734
7) 江原英治,村上洋介,中村香絵,ほか:先天性心疾患に対して手術介入を行った18トリソミーの検討.日小児循環器会誌2015; 31: 254–264
8) 根本慎太郎:心疾患への対応—心室中隔欠損の合併に“退院”を目標とした段階的心臓手術は成り立つのか?—.櫻井浩子,橋本洋子,古庄知己(編):18トリソミー—子どもへのよりよい医療と家族支援をめざして—.大阪,メディカ出版,2014, pp87–91
9) Muneuchi J, Yamamoto J, Takahashi Y, et al: Outcomes of cardiac surgery in trisomy 18 patients. Cardiol Young 2011; 21: 209–215
10) Yamaki S, Horiuchi T, Takahashi T: Pulmonary changes in congenital heart disease with Down’s syndrome: Their significance as a cause of postoperative respiratory failure. Thorax 1985; 40: 380–386
11) 田原昌博,真田和哉,新田哲也,ほか:肺生検組織所見,臨床経過から考える18トリソミーの管理.日小児循環器会誌2015; 31: 126–132
12) Nelson KE, Rosella LC, Mahant S, et al: Survival and surgical intervention for children with trisomy 13 and 18. JAMA 2016; 316: 420–428